- 監修:名古屋大学大学院医学系研究科 病態内科学講座
腎臓内科学 教授 丸山 彰一 先生 - 名古屋大学医学部附属病院 腎臓内科
講師 加藤 規利 先生
非典型溶血性尿毒症症候群(aHUS)診療フロー1),2)の全体像
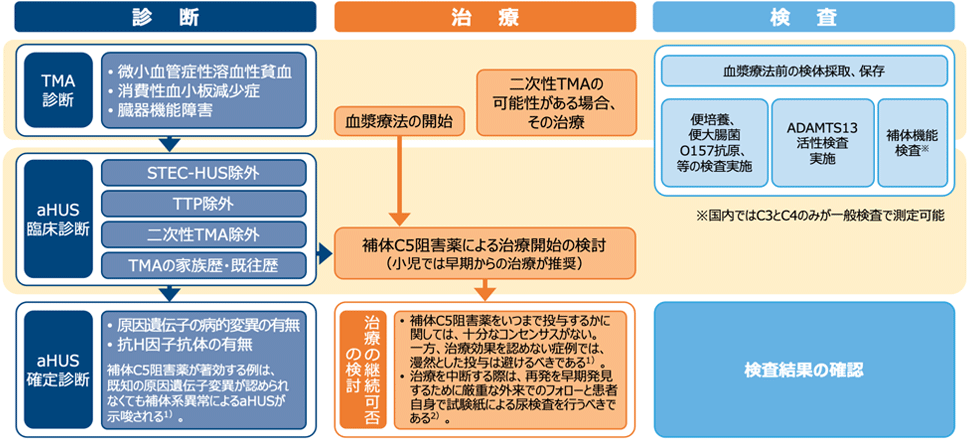
TMA:血栓性微小血管症、STEC-HUS:志賀毒素産生性大腸菌感染による溶血性尿毒症症候群、TTP:血栓性血小板減少性紫斑病
TMAの診断基準
TMAは微小血管症性溶血性貧血、消費性血小板減少、微小血管内血小板血栓による臓器機能障害を三主徴とする病態です1)
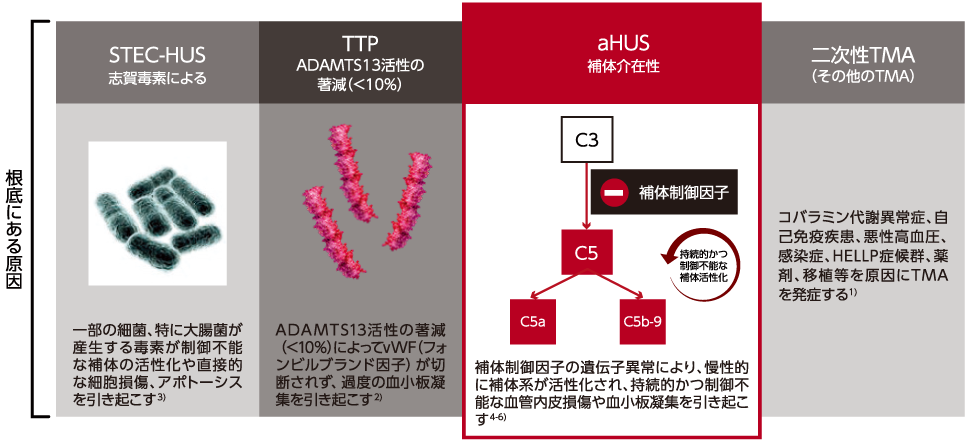
TMAを呈する疾患の臨床症状は類似していますが、根底にある原因は異なります2)。
LDHの上昇、血液像で破砕赤血球の有無、ハプトグロビン著減の確認、またクームス試験により自己免疫性溶血性貧血を鑑別します1)。
急性腎障害を来す他の疾患を鑑別します1)。
PT、APTT、FDP、Dダイマー、フィブリノーゲンなどを測定し、DICの診断基準などを用いてDIC(播種性血管内凝固症候群)を鑑別します1)。
悪性貧血およびヘパリン起因性血小板減少症(heparin-induced thrombocytopenia、HIT)を鑑別します1)。
STEC-HUS:志賀毒素産生性大腸菌感染による溶血性尿毒症症候群、TTP:血栓性血小板減少性紫斑病、aHUS: 非典型溶血性尿毒症症候群、C3:補体第3成分、C5:補体第5成分、HELLP:溶血、肝酵素上昇および血小板減少
aHUSの臨床的診断
下記の三徴候を認めるTMAのうちSTEC-HUS、TTP、二次性TMA(代謝異常症、感染症、薬剤性、自己免疫性疾患、悪性腫瘍、HELLP症候群、移植後などによるTMA)を除いたものが臨床的aHUS である。
必ずしも三徴候を認めないこともある。
溶血性貧血
血中Hb 値のみで判断するのではなく、血清LDHの上昇、血清ハプトグロビンの著減、末梢血塗沫標本での破砕赤血球の存在をもとに微小血管症性溶血の有無を確認する
なお、破砕赤血球を検出しない場合もある
(acute kidney
injury、AKI)
(血清クレアチニンは、日本小児腎臓病学会の基準値を用いる)
成人例ではAKIの診断基準を用いる
TMA:血栓性微小血管症、STEC-HUS:志賀毒素産生性大腸菌感染による溶血性尿毒症症候群、TTP:血栓性血小板減少性紫斑病、
HELLP:溶血、肝酵素上昇および血小板減少、AKI:急性腎障害
非典型溶血性尿毒症症候群(aHUS)診療ガイド2015. 日腎会誌, 2016;58(2):62-75. [利益相反:本論文の著者にアレクシオンファーマ合同会社より講演料、奨学寄付金を受領している者が含まれる。]
aHUSの鑑別診断と治療の流れ1)
小児で臨床的にaHUS が疑われる場合には、早期からの治療が推奨されている
既知の遺伝子で変異の見つからない患者も約4割存在するため、遺伝子変異が無くてもaHUSを否定はできない
2020年9月に抗補体モノクローナル抗体製剤ラブリズマブにaHUSの適応追加、2021年8月に100mg/mL濃度製剤の剤形追加が承認されました。
TMA:血栓性微小血管症、STEC-HUS:志賀毒素産生性大腸菌感染による溶血性尿毒症症候群、TTP:血栓性血小板減少性紫斑病



